Nexo cardiorenal: una revisión centrada en la insuficiencia cardíaca y renal crónica combinada, y conocimientos de ensayos clínicos recientes
Sep 25, 2023
FISIOPATOLOGÍA
Los síndromes cardiorrenales se desarrollan a lo largo de una trayectoria fisiopatológica interrelacionada (Cifra).1–3En el síndrome tipo 2, la presencia de largo plazodisfunción cardiacay eladaptaciones crónicas asociadasagasto cardíaco reducidoytasa de flujoy se levantopresión venosaprovocar hipoperfusión renal crónica. En respuesta, hay una activación compensatoria crónica tanto del sistema renina-angiotensina-aldosterona (SRAA) como del sistema nervioso simpático. La angiotensina promueve la vasoconstricción y un aumento en el volumen sanguíneo como resultado de la retención de sodio y agua desencadenada por la aldosterona. El exceso de aldosterona puede estimular la fibrosis intersticial desadaptativa y contribuir al desarrollo y progresión de ECV y ERC.35Las diferencias en el rebote después de la descompensación aguda en pacientes con insuficiencia cardíaca crónica probablemente se deban al estado del parénquima renal y a la función general de las nefronas remanentes intactas o hiperfiltrantes; existe una discrepancia entre la medición o estimación actual de la TFG y la TFG efectiva alcanzable. también llamada reserva funcional renal), que no se mide de forma rutinaria en los pacientes.36Los síndromes cardiorrenales crónicos en individuos con insuficiencia cardíaca con fracción de eyección conservada implican secuelas de inflamación sistémica, presión venosa central elevada y disfunción endotelial, diastólica y ventricular derecha.37

HAGA CLIC AQUÍ PARA OBTENER EXTRACTO NATURAL DE CISTANCHE PARA ERCSIN EFECTOS SECUNDARIOS
La reducción del flujo sanguíneo renal, si es suficientemente grave, dará lugar a una disminución de la TFG. La disminución de la función renal conduce a una disminución de la función cardíaca impulsada por una sobrecarga cardíaca progresiva de sodio y agua, anomalías de calcio y potasio y anemia relacionada con la ERC. El desarrollo de cronicidad puede ocurrir en el entorno en el queLesión renal aguda, inducida por insuficiencia cardíaca aguda, acelera la fisiopatología cardiovascular mediante la activación de la vía inflamatoria. En un estudio de ecografía renal en pacientes con IC crónica (n=68), los individuos con un índice pulsátil Doppler renal por encima de la mediana tuvieron un empeoramiento del estadio de la ERC después de 6 meses en comparación con aquellos con un índice pulsátil más bajo.38 El índice (un indicador de la resistencia y rigidez de la arteria renal aguas abajo) fue un predictor independiente del cambio en la TFGe.38 Los resultados sugieren que la presión del pulso renal aumenta en la insuficiencia cardíaca crónica debido al aumento de la rigidez arterial, lo que resulta en un aumento de la resistencia vascular renal y una disminución. en el flujo sanguíneo renal y la TFG.38
En el síndrome tipo 4, la anemia relacionada con la ERC, los desequilibrios electrolíticos, el aumento de las toxinas urémicas, la inflamación crónica y el estrés oxidativo conducen a disfunción cardíaca y vascular.1–3 Con progresivamentedisminución de la función renal, La retención de fosfato aumenta.y la homeostasis del fosfato se altera a pesar de los niveles elevados de FGF23 (factor de crecimiento de fibroblastos 23) y de la hormona paratiroidea.39 El aumento de los niveles de FGF23 y la hiperfosfatemia desencadenan vías quepromover la hipertensión, hipertrofia ventricular izquierda y calcificación vascular, lo que contribuye a la progresión de la ECV.39 La progresión de la ERC a menudo se debe a diabetes y/o hipertensión subyacentes. La disfunción renal crónica está relacionada con la alteración de la señalización de la eritropoyetina y el recambio de glóbulos rojos, lo que conduce a anemia, que es una comorbilidad importante de la ERC y la insuficiencia cardíaca.40 La caquexia es común en individuos con síndromes cardiorrenales crónicos y puede aumentar la interacción fisiopatológica entre loscorazón y riñonesa través de vías inmunes, neuroendocrinas y proinflamatorias.41

La insuficiencia cardiaca derecha y la disfunción hemodinámica por hipertensión pulmonar también pueden conducir al desarrollo de síndromes cardiorrenales crónicos y contribuir a la progresión de la ERC.42,43 En pacientes con ERC terminal en hemodiálisis, la fístula arteriovenosa necesaria para el acceso puede causar un exceso de flujo sanguíneo pulmonar, lo que lleva a un aumento de la precarga en el corazón derecho e hipertensión pulmonar.43,44
La diabetes tipo 2 es un factor causal subyacente común en la IC yERC. Además de su vínculo con la disfunción endotelial y la enfermedad vascular aterosclerótica, la diabetes tipo 2 también se asocia con hiperfiltración glomerular y expansión de volumen, y alteraciones de la retroalimentación tubuloglomerular.45 La teoría vascular de la diabetes tipo 2 describe la desregulación de los factores vasoactivos y la inactivación de la retroalimentación tubuloglomerular en diabetes tipo 2, que provoca dilatación de la arteriola aferente renal y constricción de las arteriolas eferentes, lo que resulta en hipertensión glomerular e hiperfiltración.46

ATENCION AL PACIENTE
La fisiopatología interrelacionada entre el corazón y los riñones en los síndromes cardiorrenales requiere un enfoque de tratamiento holístico e integral. Existe la necesidad de prevención tanto primaria como secundaria de resultados adversos en pacientes con ECV, ERC, diabetes tipo 2 e insuficiencia cardíaca. La ERC y la insuficiencia cardíaca crónica se deterioran progresivamente y deben tratarse de forma proactiva. Además, el riesgo de evolución de una afección aguda a la cronicidad requiere una pronta identificación de los pacientes en riesgo y la implementación de medidas preventivas. Es fundamental controlar los principales factores de riesgo, como la hipertensión y la diabetes, y importantes comorbilidades, como la anemia. La comunicación médico-paciente es una parte importante de la atención. La planificación de la atención incluye decisiones de gestión en torno a la carga de síntomas, a menudo elevada, que incluye fatiga, dolor crónico y depresión.3
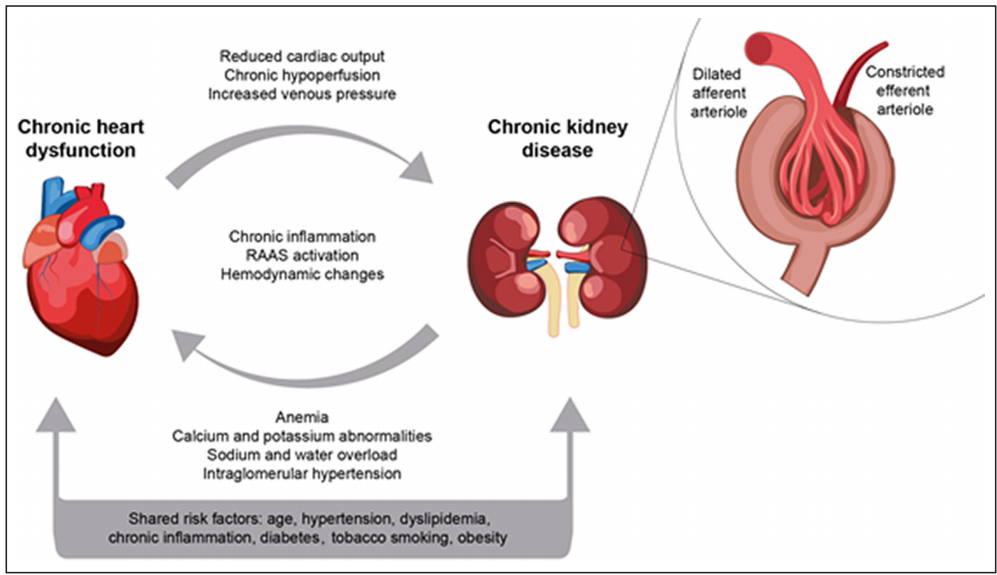
Figura 1. Diagrama de flujo que muestra la interacción de los sistemas cardiovascular y renal en la enfermedad renal crónica y la enfermedad cardiovascular. RAAS indica renina-angiotensina-aldosterona
El manejo óptimo requiere primero la detección y el reconocimiento temprano de la enfermedad. Los pacientes con insuficiencia cardíaca, así como aquellos con formas más tempranas de ERC que tienen proteinuria pero TFG conservada, deben ser identificados en la atención clínica de rutina. Sin embargo, la tasa de detección de poblaciones en riesgo mediante pruebas de rutina (p. ej., mediante evaluación anual de la UACR) es baja (35%–57%) en la atención primaria,42,47, lo que destaca la necesidad de una mayor conciencia sobre el nexo cardiorrenal en la atención primaria. entorno de atención primaria. La UACR ahora se posiciona como un desencadenante importante para objetivos de presión arterial sistólica más baja de 120 mm Hg o menos según la guía de 2021 Kidney Disease Improving Global Outcomes.48 Una vez identificada, la complejidad de los síndromes cardiorrenal crónicos requiere un enfoque colaborativo para el manejo, que incluya un equipo multidisciplinario que incluye un médico de atención primaria, un cardiólogo, un nefrólogo y un endocrinólogo. La orientación de un dietista puede ayudar a los pacientes a seguir una dieta saludable para el corazón y los riñones. Es necesario garantizar la continuidad de la atención entre el seguimiento hospitalario y extrahospitalario. Las transiciones de atención y la adherencia a los medicamentos son estrategias importantes en la prevención de enfermedades y la mitigación de la progresión de la enfermedad.
Históricamente, la terapia para aliviar los síntomas de la insuficiencia cardíaca en particular estaba limitada por el temor al impacto perjudicial sobre la disminución de la función renal. El miedo a eventos adversos como la hiperpotasemia puede ser una barrera para el tratamiento con antagonistas de la aldosterona porque muchos pacientes con ERC avanzada, en particular aquellos que reciben inhibidores de la enzima convertidora de angiotensina o terapia con bloqueadores de los receptores de angiotensina, ya tienen un mayor riesgo de hiperpotasemia.49

Actualmente existe un compendio de opciones de tratamiento, desde inhibidores del SRAA hasta, más recientemente, inhibidores del cotransportador de sodio-glucosa-2 (SGLT2), ambos con resultados positivos en ensayos específicos sobre insuficiencia cardíaca y ERC, y péptidos similares al glucagón. antagonistas del receptor -1, que tienen datos positivos en la diabetes tipo 2.6,50 Los primeros resultados que generaron hipótesis de ensayos de resultados cardiovasculares con antagonistas del receptor del péptido similar al glucagón -1 observaron cierto grado de protección renal con estos agentes, además de su capacidad para reducir los resultados de ECV en pacientes con diabetes tipo 2.51 La evaluación del efecto de un antagonista del receptor del péptido similar al glucagón-1 sobre los resultados renales en pacientes con diabetes tipo 2 está en curso (NCT03819153) . Resultados recientes con antagonismo de aldosterona, de FIDELIO DKD y FIGARO-DKD, muestran una disminución de los eventos de ERC y ECV en pacientes con ERC y diabetes tipo 2.28,29 La clase de inhibidores de SGLT2 ofrece una nueva opción que puede tener efectos significativos sobre el nexo cardiorrenal: La inhibición de SGLT2 disminuyó la progresión de la ERC y los eventos de ECV en pacientes con ERC en DAPA-CKD23 y redujo los resultados adversos relacionados con la ECV, incluido el empeoramiento de la IC en DAPA-HF24, EMPEROR-Reduced25 y EMPEROR-Preserved30, independientemente de la presencia o ausencia de diabetes tipo 2.
Los inhibidores de SGLT2 tienen un papel multifactorial en la mejora de las agresiones de los síndromes cardiorrenales. Además de mejorar el control glucémico, los inhibidores de SGLT2 pueden aumentar la masa de glóbulos rojos y el hematocrito a través de la producción de eritropoyetina renal y potencialmente tienen un papel en la reducción del estrés oxidativo y la inflamación al inhibir las vías proinflamatorias, inducir la autofagia y activar las vías no clásicas del SRAA.52,53 SGLT2 la inhibición con canagliflozina redujo el riesgo de hiperpotasemia en pacientes tratados con inhibidores del SRAA (inhibidores de la enzima convertidora de angiotensina o bloqueadores de los receptores de angiotensina) en CREDENCE, lo que puede contribuir a los beneficios cardiorrenales.54 Sin embargo, un análisis secundario de DAPA CKD no mostró diferencias estadísticamente significativas en hiperpotasemia entre los brazos de dapagliflozina y placebo (independientemente del uso de antagonistas de los receptores de mineralocorticoides).55 El riesgo de hiperpotasemia es menor con antagonistas de los receptores de mineralocorticoides no esteroides que con esteroides.56 Existen diferentes mecanismos que pueden formularse como hipótesis sobre cómo los inhibidores de SGLT2 podrían afectar el SRAA,57 incluyendo Modificación hemodinámica del flujo sanguíneo glomerular y nivel de hiperfiltración en nefronas intactas. La hiperfiltración induce la activación de las vías profibróticas y, por tanto, la modulación de la hiperfiltración, y la actividad tubular puede tener un impacto en la función de la nefrona a largo plazo.
DIRECCIONES FUTURAS
Con el potencial beneficioso de los nuevos medicamentos viene un enfoque renovado en el nexo cardiorrenal. La fisiopatología subyacente del nexo cardiorrenal aún no se ha dilucidado. Captar la fisiopatología subyacente permitirá a los médicos elegir el tratamiento adecuado antes. Un reconocimiento más amplio del nexo cardiorrenal enfatizará la necesidad de evaluar y tratar la ERC en pacientes que reciben tratamiento principalmente por problemas de ECV y viceversa. Prestar atención a los síndromes cardiorrenales subyacentes permitirá a los médicos de atención primaria y a los endocrinólogos adoptar un enfoque integral en la atención de sus pacientes con hipertensión, diabetes tipo 2 y obesidad. El desarrollo de un sistema de mapa de calor combinado que presente visualmente el riesgo de síndrome cardiorrenal en la historia clínica electrónica según la gravedad de las ECV y la ERC, y cómo este riesgo se ve afectado por la diabetes tipo 2, ayudaría a identificar y tratar más tempranamente a los pacientes de alto riesgo. Una mayor investigación sobre los mecanismos de acción de los medicamentos potencialmente modificadores de la enfermedad y el papel que estos medicamentos pueden tener cuando se usan en combinación mejorará los algoritmos de tratamiento. Una mayor investigación sobre la economía y los resultados de la salud impulsará mejoras en la continuidad de la atención a largo plazo.
REFERENCIAS
1. Ronco C, Haapio M, Casa AA, Anavekar N, Bellomo R. Cardiorenalsíndrome.J. Am Coll Cardiol. 2008;52:1527–1539. doi:10.1016/j. jacc.2008.07.051
2. Ronco C, McCullough P, Anker SD, Anand I, Aspromonte N, BagshawSM, Bellomo R, Berl T, Bobek I, Cruz DN, et al. Síndromes cardio-renales:informe de la conferencia de consenso de la iniciativa de calidad de la diálisis aguda. Eur Corazón J. 2010;31:703–711. doi:10.1093/eurcorazonj/ehp507
3. Rangaswami J, Bhalla V, Blair JEA, Chang TI, Costa S, Lentine KL,Lerma EV, Mezue K, Molitch M, Mullens W, et al. Síndrome cardiorrenal:clasificación, fisiopatología, diagnóstico y estrategias de tratamiento: adeclaración científica de la Asociación Estadounidense del Corazón.Circulación. 2019;139:e840–e878. doi:10.1161/CIR.0000000000000664
4. Ronco C, Cicoira M, McCullough PA. Síndrome cardiorrenal tipo 1:Diafonía fisiopatológica que conduce a una combinación de corazón y riñón.disfunción en el contexto de insuficiencia cardíaca aguda descompensada.MermeladaColl Cardiol. 2012;60:1031–1042. doi:10.1016/j.jacc.2012.01.0775. Baethge C, Goldbeck-Wood S, Mertens S. SANRA: una escala para elEvaluación de la calidad de los artículos de revisión narrativa.Res Integr Peer Rev. 2019;4:
5. doi:10.1186/s41073-019-0064-8 6. Rangaswami J, Bhalla V, de Boer IH, Staruschenko A, Sharp JA, SinghRR, Lo KB, Tuttle K, Vaduganathan M, Ventura H, et al. Protección cardiorrenalcon los nuevos agentes antidiabéticos en pacientes con diabetes yenfermedad renal crónica: una declaración científica del American HeartAsociación.Circulación. 2020;142:e265–e286. doi:10.1161/CIR.0000000000000920
7., Alonso A, Benjamín EJ, Bittencourt MS, Callaway CW, Carson AP,Chamberlain AM, Chang AR, Cheng S, Delling FN, et al. Cardiopatíay estadísticas de accidentes cerebrovasculares: actualización de 2020: un informe del American HeartAsociación.Circulación. 2020;141:e139–e596. doi:10.1161/CIR.0000000000000757
8. Conrad N, Juez A, Tran J, Mohseni H, Hedgecott D, Crespillo AP,Allison M, Hemingway H, Cleland JG, McMurray JJV, et al. TemporalTendencias y patrones en la incidencia de insuficiencia cardíaca: un estudio poblacional.de 4 millones de personas.Lanceta. 2018;391:572–580. doi:10.1016/S0140 -6736(17)32520-5
9. Schrauben SJ, Chen HY, Lin E, Jepson C, Yang W, Scialla JJ, FischerMJ, Lash JP, Fink JC, Hamm LL, et al. Hospitalizaciones entre adultoscon enfermedad renal crónica en los Estados Unidos: un estudio de cohorte.PLoSMedicina. 2020;17:e1003470. doi:10.1371/revista.pmed.1003470
10. Centros para el Control y la Prevención de Enfermedades. Enfermedad renal crónicasistema de vigilancia—Estados Unidos. Disponible en:https://nccd.cdc.gov/ERC. Consultado el 7 de abril de 2021.
Servicio de apoyo de Wecistanche: el mayor exportador de cistanche de China:
Correo electrónico:wallence.suen@wecistanche.com
Whatsapp/Tel:+86 15292862950
Comercio:
https://www.xjcistanche.com/cistanche-shop






