Terapia con células madre mesenquimales en niños con enfermedad renal terminal: informe de dos casos
Aug 29, 2023
La enfermedad renal crónica (ERC) es un importante problema de salud a nivel mundial, con una incidencia y prevalencia cada vez mayores. Mientras que laincidencia de ERCen niños es relativamente baja, la ERC contribuye a importantes problemas de salud y tiene muchos efectos a largo plazo.1 Enfermedad renal crónicase caracteriza por una disminución gradual deFunción del riñóncon el tiempo.La enfermedad renal mejora los resultados globales(KDIGO) definió la ERC como una anomalía de la estructura o función renal con disminucióntasa de filtración glomerular(TFG) que dura más de tres meses.Enfermedad renal crónicaSe clasifica en 5 etapas según el valor de TFG.2

HAGA CLIC AQUÍ PARA OBTENER CISTANCHE PARA TRATAMIENTOS DE ERC
Pacientes con estadioV transición ERCdesde una enfermedad progresiva hasta una irreversible, terminal,enfermedad renal terminal(ESKD). Hasta la fecha, el estándar de tratamiento de la ESKD ha sido la terapia de reemplazo renal, que consiste en hemodiálisis (HD),diálisis peritoneal(PD) y/o trasplante de riñón. La complejidad y el costo de la atención renal tienen consecuencias obvias en la disponibilidad deterapia de reemplazo renalpara los niños, especialmente en los países en desarrollo. La diálisis proporciona sólo un reemplazo parcial de las funciones renales, especialmente la eliminación y el equilibrio de líquidos, pero no cura la enfermedad. El trasplante de riñón es un tratamiento curativo, pero la disponibilidad de donantes para los pacientes pediátricos sigue siendo un desafío. [Pediatra Indonesio. 2022;62:217-22 DOI: 10.14238/pi62.3.2022.217-22 ].

Palabras clave: enfermedad renal crónica pediátrica; enfermedad renal terminal; Células madre
El desarrollo de la ingeniería de tejidos y la medicina regenerativa brinda esperanza como terapias alternativas para los pacientes con ESKD. La terapia con células madre mesenquimales (MSC) proporciona buenos resultados en el tratamiento de otras enfermedades, como el infarto de miocardio, la diabetes, el daño espinal, la osteoartritis, el lupus, la anemia aplásica, la enfermedad de Parkinson, la artritis reumatoide, la cirrosis hepática y la esclerosis múltiple.3,4 En Se han llevado a cabo estudios in vitro de terapia con células madre para la enfermedad renal en modelos animales de experimentación. La mayoría de los estudios muestran resultados prometedores, incluida la evidencia de que las células madre podrían mitigar activamente las respuestas inmunes y, por lo tanto, pueden usarse para trasplantes alogénicos sin compatibilidad de tejido.5 Sin embargo, hasta la fecha, los estudios en humanos se han limitado a pacientes adultos. Aquí informamos dos casos pediátricos de ESKD que se sometieron a terapia con MSC de MSC del cordón umbilical (uc-MSC).
Los casos Caso 1
Una niña de 16-años con ESKD secundaria a nefritis lúpica en HD tuvo por primera vez síntomas de palidez y baja producción de orina a los 10 años de edad. Anteriormente se sometió a múltiples cirugías abdominales debido a apendicitis y complicaciones posquirúrgicas.
Posteriormente, sufrió una desnutrición grave y se deterioró hasta el nivel de ESKD, por lo que necesitó terapia de reemplazo renal. La hemodiálisis se inició a la edad de 10,5 años después de una hemorragia intracraneal por hipertensión no controlada. La hemodiálisis se realizó tres veces por semana, con una duración de 3-4 horas por sesión. El equilibrio de líquidos y la anemia fueron los principales desafíos en su manejo. Esas complicaciones provocaron hipertensión pulmonar (HP) grave, miocardiopatía dilatada, desnutrición y ascitis complicada. Tuvo múltiples ingresos hospitalarios debido a disnea relacionada con el corazón y sobrecarga de líquidos. Por lo tanto, se volvió dependiente del oxígeno. Se administró sildenafil para el tratamiento de la HP, se practicaron punciones en la ascitis para reducir la presión abdominal y se realizaron otros tratamientos de apoyo.
A los 14 años se sometió a un trasplante de riñón de donante vivo que fracasó debido a una estenosis de la vena ilíaca del receptor. Un mes después del procedimiento, experimentó síntomas cardíacos más graves, sobrecarga de líquidos, ascitis, hipertensión y problemas psicológicos. Además, se quejaba de síncopes frecuentes, dolor óseo e infecciones repetidas del acceso vascular. Su familia solicitó un segundo intento de trasplante de riñón, sin embargo, su estado general no era apto para una cirugía mayor.
Los pacientes generalmente reciben el tratamiento estándar para la ESKD, como hemodiálisis tres veces por semana, medicamentos y tratamiento de apoyo. Dado que la paciente no podía someterse a una cirugía mayor de trasplante de riñón debido a su condición física, hablamos sobre la terapia MSC con ella y sus padres. Estuvieron de acuerdo y dieron su consentimiento informado por escrito.

Las uc-MSC utilizadas en este informe fueron aisladas en nuestro centro de mujeres que tuvieron un embarazo saludable mediante la Instalación de Servicios Integrados de Tecnología Médica de Células Madre del Hospital Dr. Cipto Mangunkusumo/Facultad de Medicina Universitas Indonesia. Las uc-MSC se recogieron en tubos con solución salina tamponada con fosfato (PBS), así como 100 U/mL de penicilina y 100 ug/mL de estreptomicina como suplemento antibiótico. Antes de incubar en una atmósfera de aire humidificado con 5% de CO2 en DMEM a 37 grados en matraces de 25 cm2, las uc MSC se lavaron con PBS en una campana de cultivo celular y se cortaron longitudinalmente en segmentos de 5 cm2. El acondicionamiento medio se realizó con un suplemento de 10% de FBS o 10% de CBS. El procesamiento posterior implicó una descongelación rápida y un nuevo cultivo dentro de un matraz de cultivo de tejidos (T25) de 25 cm. En el procedimiento se utilizó lisado de plaquetas con una concentración del 10% en medio completo. Las células recolectadas se lavaron, se suspendieron, se contaron y se volvieron a sembrar a un 80-90 % de confluencia usando tripsina y EDTA al 0,05 % dentro de DMEM suplementado con FBS al 10 % o CBS al 10 %.
La niña recibió terapia MSC cuando tenía 155-años con una dosis total de 24 millones (1,3 millones de unidades/kg de peso corporal), dividida en tres administraciones con un intervalo de 1-semanas. Esta terapia con MSC se administró de forma periférica con acceso intravenoso y no se administraron medicamentos posteriormente. No se observaron efectos secundarios después del tratamiento con MSC. Se observó una mejora en su menor necesidad de oxígeno, de modo que se le pudo destetar de 4-5 litros por minuto (Lpm) a 1-2 Lpm. También se registró una marcada reducción del gradiente de presión que muestra una mejoría de la hipertensión pulmonar (89 mmHg antes del tratamiento con MSC frente a 42 mmHg después del tratamiento con MSC) a pesar del tratamiento con sildenafil. También observamos un aumento de peso corporal del 20%, de 18 kg a 22 kg, dentro de los 6 meses posteriores a la terapia con MSC. Antes de la terapia, el paciente tenía dificultades para ganar peso. También se redujeron notablemente otras molestias como dolor de huesos y desmayos frecuentes. Sin embargo, se observó una mejora únicamente en el estado nutricional y el rendimiento cardíaco, sin efectos sobre la función renal, como lo documentan los niveles de urea o la producción de orina antes de la HD. Los parámetros clínicos, de laboratorio y ecocardiográficos de nuestro primer caso se muestran en la Tabla 1.

Caso 2
Nuestro segundo caso de ESKD fue el de un niño de 13.5-años en HD debido a una enfermedad renal contraída bilateral, descubierta mediante ecografía renal cuando tenía 6 años. En ese momento, había experimentado convulsiones frecuentes durante 6 meses y anemia normocítica normocrómica. Inició tratamiento HD a los 12 años por sobrecarga de volumen y uremia. Tuvo repetidos episodios de sobrecarga de líquidos junto con una disminución de la producción de orina que lo obligaron a realizar sesiones de HD tres veces por semana. La duración de la HD fue de 3 horas por sesión y se registraron las complicaciones intradiálisis, como calambres abdominales e hipotensión. La hipertensión, la miocardiopatía dilatada y la anemia complicaron el curso de su enfermedad. En general, se consideraba que su condición era demasiado inestable para ser candidato a un trasplante de riñón.
Basado en la condición y discusión del paciente.
Tabla 1. Parámetros clínicos, de laboratorio y ecocardiográficos del Caso 1

Tabla 2. Parámetros clínicos, de laboratorio y ecocardiográficos en el Caso 2
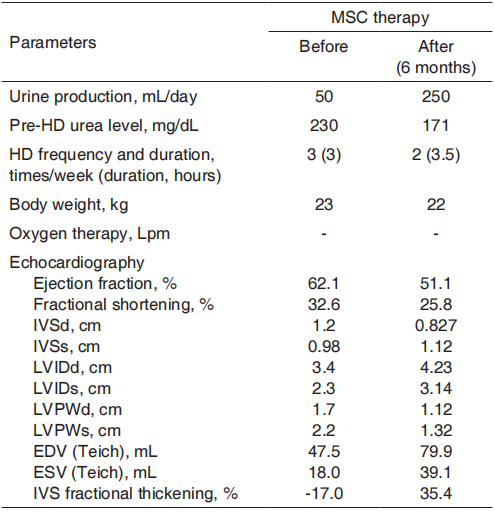
IVSd=grosor del tabique intraventricular al final de la diástole; IVS=grosor del tabique intraventricular al final de la sístole; LVIDd=dimensión interna del ventrículo izquierdo al final de la diástole; LVID=dimensión interna del ventrículo izquierdo al final de la sístole; LVPWd=grosor de la pared posterior del ventrículo izquierdo al final de la diástole; LVPW=grosor de la pared posterior del ventrículo izquierdo al final de la sístole; EDV=volumen telediastólico; ESV=volumen sistólico final; IVS=tabique intraventricular
entre el equipo médico, padres y paciente se optó por la terapia MSC como tratamiento posterior. Sus padres dieron su consentimiento informado por escrito. La terapia con células madre mesenquimales se administró a la edad de 13,5 años mediante la inyección de 20 millones de células (1 millón de unidades/kg) por vía intravenosa una vez a través del acceso venoso femoral. No se produjo ninguna reacción adversa durante o después de la terapia con MSC. Después de la terapia con MSC, el paciente tuvo una mejoría clínica significativa en la producción de orina de 50 ml/día a 250 ml/día, de modo que la frecuencia del edema pulmonar se redujo significativamente. Luego, la frecuencia de la hemodiálisis se redujo de 3 veces por semana (duración de 3 horas) a 2 veces por semana (duración de 3,5 horas). Su condición general también mejoró y pudo realizar las actividades diarias sin disnea ni fatiga. La urea pre-HD del paciente disminuyó de 230 mg/dL antes de la terapia con MSC a 171 mg/dL; sin embargo, no hubo una mejora significativa en los niveles de creatinina y urea. En la Tabla 2 se muestra un resumen de los parámetros clínicos, de laboratorio y ecocardiográficos del caso 2.
Servicio de apoyo:
Correo electrónico:wallence.suen@wecistanche.com
Whatsapp/Tel:+86 15292862950
Comercio:
https://www.xjcistanche.com/cistanche-shop






