Mininefrolitotomía percutánea versus ureterorrenoscopia flexible retrógrada en el tratamiento de cálculos renales en riñones anómalos
Mar 14, 2022
Para más información:ali.ma@wecistanche.com
Hussein M. Abdeldaeim y otros

Resumen
Objetivos:Informar nuestra experiencia de centro único en la comparación de mini-percutáneanefrolitotomíaversus ureterorrenoscopia flexible para el tratamiento de cálculos renales de hasta 2 cm en riñones anómalos. Materiales y métodos: Registros de los últimos 30 pacientes con litos menores de 2 cm en anómalos.riñóntratado por mini-per-cutáneonefrolitotomíafueron revisados y comparados con los últimos 30 pacientes tratados mediante ureterorrenoscopia flexible. Resultados: El tamaño medio de los cálculos fue significativamente mayor en la minipercutáneanefrolitotomía(17,90 mm) que en el grupo de ureterorrenoscopia flexible (14,97 mm) (p < 0.0{{20}}1).="" el="" tiempo="" operatorio="" promedio="" (80.33="" min="" vs="" 56.43="" min)="" y="" el="" tiempo="" de="" exposición="" a="" la="" fluoroscopia="" (4.49="" min="" vs="" 0.84="" min)="" fueron="" significativamente="" mayores="" en="" el="" grupo="" de="" mini-nefrolitotomía="" percutánea="" que="" en="" el="" grupo="" de="" ureterorrenoscopia="" flexible="" (p="">< 0.001="" ).="" el="" descenso="" medio="" posoperatorio="" de="" la="" concentración="" de="" hemoglobina="" fue="" significativamente="" mayor="" en="" el="" grupo="" de="" mininefrolitotomía="" percutánea="" (0,47="" g="" frente="" a="" 0,2="" g)="" (p="">< 0,001).="" la="" tasa="" libre="" de="" cálculos="" después="" de="" 12="" semanas="" de="" seguimiento="" no="" fue="" estadísticamente="" significativa="" entre="" los="" 2="" grupos="" (90="" por="" ciento="" en="">nefrolitotomíafrente al 80 por ciento en ureterorrenoscopia flexible) (FEp=0.472). Conclusiones: Se encontró que ambas modalidades son seguras y efectivas para el tratamiento de cálculos de menos de 2 cm en riñones anómalos.
PALABRAS CLAVE:Mini percutáneonefrolitotomía; Ureterorrenoscopia flexible;Riñones anómalos.
INTRODUCCIÓN
Anomalías congénitas de lariñónincluidas las anomalías de una mentira, la rotación y la fusión son causadas por una migración alterada de la yema ureteral y el blastema metanéfrico hacia arriba desde la pelvis hasta la parte superior del abdomen. Los cálices renales normalmente están rotados 30-50 grados detrás del eje coronal, de modo que los cálices apuntan lateralmente y la pelvis apunta anteromedialmente, cuando este eje está alterado, la condición se conoce como malrotación renal (1).
La incidencia de urolitiasis en anomalíasriñoneses mayor que en los riñones normales, ya que estas condiciones conducen a un drenaje de orina deteriorado y estasis urinaria, así como a una mayor incidencia de infección del tracto urinario superior.
La anatomía y ubicación de estosriñoneshacen que el manejo de la urolitiasis sea un desafío (2). Históricamente, la mayoría de esos pacientes han sido tratados con cirugía abierta. Sin embargo, hoy en día se utilizan varias modalidades mínimamente invasivas para el tratamiento de cálculos en estos pacientes, como la nefrolitotomía percutánea (PNL), mini-perc, ultra mini-perc, micro-perc, litotricia extracorpórea por ondas de choque (SWL) y ureterorrenoscopia flexible (F-URS). ) con tasas variables libres de cálculos informadas. Otras posibles opciones de tratamiento disponibles son la PNL asistida por laparoscopia y la pielolitotomía (LP) laparoscópica (3). En el presente estudio, informamos nuestra experiencia de centro único en la comparación de mini-perc versus F-URS para el manejo de cálculos renales de hasta 2 cm en pacientes con anomalíasriñones

MATERIALES Y MÉTODOS
Revisamos retrospectivamente los registros de pacientes con cálculos en riñones anómalos tratados con miniperc entre enero de 2016 y junio de 2020 y los comparamos con los registros de pacientes con el mismo criterio de cálculos tratados con ureterorrenoscopia flexible. Se excluyeron los pacientes menores de 18 años, los cálculos de más de 2 cm de diámetro máximo o los pacientes con cálculos múltiples y los pacientes con riñones pélvicos ectópicos. Las investigaciones radiológicas preoperatorias incluyeron radiografía simple de abdomen y pelvis y TC sin contraste. El tamaño del cálculo se calculó midiendo el diámetro máximo del cálculo.
Todos los procedimientos fueron realizados por el mismo cirujano en nuestro instituto.
grupo mini-perc
Todos los procedimientos se realizaron bajo anestesia general. Se realizó la inserción de un catéter ureteral de punta abierta de 6 Fr en posición de litotomía, luego se colocó al paciente en decúbito prono. Todos los puntos de presión estaban acolchados.
El cáliz óptimo de entrada se determinó mediante el uso de fluoroscopia de brazo en C biplanar después de la inyección retrógrada del contraste medio diluido y la ecografía (Figura 1). Si se encontraron intestinos y/o vísceras a través del acceso elegido, entonces fueron desplazados por la presión de la sonda ecográfica como lo describieron Desai et al. (4). Se procedió a la dilatación gradual del trayecto con dilatadores fasciales (Cook Urological, EE. UU.) y se colocó una vaina quirúrgica 16,5/17,5.
Se utilizó un ureteroscopio semirrígido de {{0}}cm de largo (9,5 Fr) (Karl Storz; Tuttlingen, Alemania) con máquina Auriga XL 50W Holmium Laser (Boston Scientific; EE. UU.) y fibra láser de 600 µ. Después de la inspección del sistema pielocalicial, el cálculo se espolvoreó con láser de holmio-Yag con una energía de 0,5-0,8 J y una frecuencia de 12-16 Hz. La mayoría de los pequeños fragmentos se aclararon espontáneamente con el líquido de irrigación que salía alrededor del ureteroscopio. Los fragmentos más grandes se recuperaron con unas pinzas de 5 Fr (Karl Storz, Tuttlingen, Alemania). Si el sistema pielocalicial, bajo inspección fluoroscópica y nefroscópica, se encontraba limpio, se colocaba un stent doble J (DJ) de 6 Fr, si era necesario, con o sin inserción de un tubo de nefrostomía (PCN) de 14 Fr.
grupo F-URS
Todos los procedimientos se realizaron bajo anestesia general con el paciente en posición de litotomía, utilizando un ureteroscopio semirrígido 9.5-Fr (Karl Storz; Alemania); el uréter se canuló con una guía de punta hidrofílica de 0.038- pulgadas. El uréter inferior fue dilatado por el ureteroscopio semirrígido (Karl Storz, Alemania) sobre la guía. Se realizó una pielografía retrógrada a través del ureteroscopio para una mejor comprensión de la anatomía pielocalicial. Después de dilatar el orificio ureteral y el uréter inferior, se insertó una segunda guía de punta hidrofílica en el sistema pielocalicial. Bajo guía fluoroscópica, se cargó una F-URS de 7,5 Fr (Flex-X2; STORZ, Tuttlingen, Alemania) en una de las guías en el riñón (Figura 2). Se utilizó una bomba de riego manual presurizada para tener una visión clara. Después de la inspección de la pelvis y los cálices y la identificación del cálculo, se utilizó una máquina Auriga XL 50W Holmium YAG Laser (Boston Scientific; EE. UU.) y fibra láser de 200/312 µ, con ajustes de 0.5-0 Se utilizaron 0,8 J/12-16 Hz para desempolvar la piedra. En algunos pacientes, cuando era difícil quitar el polvo de los cálculos in situ, los cálculos se reubicaron en el cáliz superior utilizando una canasta de nitinol sin punta (Boston Scientific, EE. UU.). Se colocó un stent JJ en todos los pacientes después de la finalización del procedimiento bajo fluoroscopia. Se registraron variables intraoperatorias como tiempo operatorio, tiempo de fluoroscopia, necesidad de transfusión de sangre, complicaciones, etc. La evaluación postoperatoria incluyó nivel de hemoglobina, nivel de creatinina sérica, necesidad de procedimientos auxiliares, complicaciones según la clasificación de Clavian Dindo y evaluación del dolor mediante un análogo visual. escala (EVA) (5). Se realizó radiografía simple de abdomen y pelvis el primer día postoperatorio ya los 3 meses. También se realizó TC sin contraste. El estado libre de cálculos (SFR) se definió como la ausencia de fragmentos residuales mayores o iguales a 3 mm a los 3 meses en la TC.
El análisis estadístico se realizó con el programa estadístico SPSS versión 20. Las variables categóricas se describieron mediante frecuencias y porcentajes. La prueba de Chi-cuadrado se utilizó para probar asociaciones entre variables categóricas. Cuando no se cumplieron los supuestos de la prueba de chi-cuadrado, se seleccionó el valor de p exacto de Fisher para tablas de 2:2 y se informó el valor de p de Monte Carlo para tablas de más de 2:2. Las variables continuas se describieron utilizando la media y la desviación estándar. En tal caso, se usó una prueba t de muestra independiente para comparar dos grupos independientes y una prueba t de muestra pareada para comparar dos grupos dependientes. Se aceptó la significación estadística como p < 0,05.="" todas="" las="" pruebas="" estadísticas="" de="" significancia="" aplicadas="" fueron="" de="" dos="">

RESULTADOS
Ambos grupos fueron comparables en cuanto a edad, sexo, índice de masa corporal y densidad media de los cálculos.
El tamaño medio de los cálculos fue significativamente mayor en el grupo mini-perc que en el grupo F-URS (p < 0.001).="" los="" datos="" demográficos="" de="" los="" pacientes="" y="" los="" criterios="" de="" cálculos="" se="" enumeran="" en="" la="" tabla="" 1.="" en="" general,="" el="" síntoma="" de="" presentación="" más="" común="" fue="" el="" dolor="" (66,7="" %="" de="" los="" pacientes="" en="" el="" grupo="" mini-perc="" frente="" al="" 40="" %="" en="" el="" grupo="" f-urs)="" y="" la="" ubicación="" más="" común="" de="" los="" cálculos="" fue="" el="" riñón.="" pelvis="" en="" ambos="">

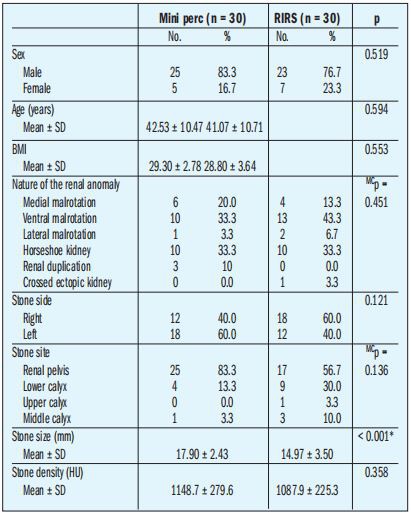
Del 2016 de enero al 2020 de junio. 103 pacientes con cálculos en riñones anómalos fueron tratados en nuestra institución; 25 pacientes fueron excluidos del presente estudio porque no cumplían con los criterios de inclusión; 37 pacientes fueron tratados con mini-perc y 35 pacientes fueron tratados con f-URS. Después de excluir a 7 pacientes en el grupo mini-perc que se perdieron durante el seguimiento y 5 pacientes en el grupo f-URS, evaluamos 30 pacientes en el grupo mini-perc y 30 en el grupo F-URS (Figura 3). El tiempo operatorio (80,33 min frente a 56,43 min) y el tiempo de exposición a la fluoroscopia (4,49 min frente a 0,84 min) fueron significativamente mayores en el grupo mini-perc que en el grupo F-URS, respectivamente. Además, la caída posoperatoria de la concentración de hemoglobina fue significativamente mayor en el grupo mini-perc que en el grupo f-URS (0,47 g frente a 0,2 g respectivamente) (p < 0,001).="" no="" se="" encontraron="" diferencias="" estadísticamente="" significativas="" entre="" los="" 2="" grupos="" en="" cuanto="" a="" la="" estancia="" hospitalaria.="" se="" requirió="" transfusión="" de="" sangre="" en="" solo="" 1="" paciente="" en="" el="" grupo="" mini-perc="" (clavien="" grado="" ii).="" los="" resultados="" clínicos="" y="" quirúrgicos="" se="" resumen="" en="" la="" tabla="">
Se realizó punción calicial media en 15 pacientes, punción calicial superior en 10 pacientes, punción calicial inferior en 4 pacientes y punción no papilar en 1 paciente.
La tasa sin cálculos en el día 1 posoperatorio fue del 76,7 % (23/30) en el grupo mini-perc y del 40 % (12/30) en el grupo F-URS; la diferencia fue estadísticamente significativa (p=0.004). Después de 3 meses no hubo diferencia estadísticamente significativa en el SFR entre ambos grupos. Los resultados clínicos y quirúrgicos se resumen en la Tabla 2.
En el grupo de mini-perc, dos pacientes fueron sometidos a LEOC por fragmentos residuales y un paciente fue considerado para seguimiento. En el grupo F-URS, 2 pacientes requirieron una segunda sesión de F-URS por fragmentos residuales, 1 paciente fue sometido a LEOC y 3 pacientes fueron considerados para seguimiento. En cuanto a las complicaciones, 4 pacientes del grupo miniperc sufrieron dolor postoperatorio moderado (Clavien grado I) a pesar de recibir diclofenaco sódico y 2 pacientes desarrollaron fiebre. En el grupo F-URS, tres pacientes sufrieron cólicos moderados después de la operación (Clavien grado I) y desarrollaron fiebre en 6 pacientes (20 por ciento). Se observó hematuria postoperatoria leve en 15 pacientes (50 por ciento) en cada grupo.
DISCUSIÓN
Se accede a los cálculos dentro del sistema pélvico-calicial normal y se los trata endoscópicamente en función de factores de cálculos específicos y bien conocidos, como el tamaño y la ubicación. Las pautas e indicaciones del manejo endoscópico de los cálculos son bien conocidas en las unidades renales ortotópicas y ortomórficas. Sin embargo, en las unidades renales anómalas, la desviación de la estructura anatómica estándar dificulta el acceso y la manipulación de los cálculos.
En este estudio, observamos a nuestros pacientes tratados previamente con cálculos en riñones anómalos. El propósito de esta investigación fue comparar el resultado de mini-perc y URS flexible en el tratamiento de cálculos de menos de 2 cm de diámetro en pacientes con riñones anómalos. Se estudiaron varias variables y se correlacionaron con la tasa libre de cálculos y la incidencia de complicaciones. Los pacientes de los dos grupos fueron emparejados en términos de factores preoperatorios excepto por el tamaño del cálculo, que reflejaba la preferencia del cirujano por el miniperc en cálculos grandes sobre F-URS. Hasta donde sabemos, no hay muchos datos en la literatura que comparen mini-perc con f-URS para el tratamiento de cálculos pequeños y medianos en riñones anómalos. Aunque el SFR en el grupo mini-perc (90 por ciento) es más alto que el grupo f-URS, la diferencia no es estadísticamente significativa y se asocia con una tasa de complicaciones más baja en el grupo f-URS. La caída de Hb postoperatoria fue significativamente mayor en el grupo mini-perc que en el grupo f-URS.

PNL is considered an acceptable intervention for stones in anomalous kidneys with reported high SFR (>90 por ciento) (6, 7). Desafortunadamente, en los riñones anómalos, la NLP es un desafío y está potencialmente asociada con riesgos de falla del acceso y lesiones vasculares (7).
Varios estudios informaron la SFR después de NLP en pacientes con diferentes anomalías renales (6-9). Mosavi-Bahar et al. (8), informaron inicialmente una tasa de éxito del 81 % después de una primera sesión, que aumentó al 100 % después de una segunda revisión de NLP y/o LEOC en 16 pacientes con riñones anómalos. Gupta et al. informaron datos similares con resultados comparables. (6) y Rana et al. (9). En una serie más amplia, Other et al. (7), informaron PNL estándar en 202 riñones anómalos con una SFR del 76,6 por ciento.
Además, Sanjay-Khadgi et al. evaluaron prospectivamente mini-perc en riñones anómalos. (10) que informó una SFR del 89,8 % después de una única sesión, que mejoró al 93,2 % después de una segunda sesión de miniperc y al 98,3 % después de la SWL auxiliar. De manera similar, en nuestra cohorte, a pesar de la naturaleza retrospectiva y el tamaño más pequeño, informamos un SFR inicial del 90 por ciento. En el estudio actual, se informó un tiempo operatorio significativamente más prolongado en el grupo de miniperc, lo que puede ser consecuencia de un sesgo de selección, ya que los cálculos más grandes se trataron con mayor frecuencia con miniperc, mientras que los cálculos pequeños se trataron con URS flexible. El tiempo operatorio en el estudio actual en el grupo mini-perc (45.0-110 min) es comparable a lo que se informó previamente con PNL estándar (69-100 min) (6-9) y en otros estudios mini-perc (25-105 min). (10) El tiempo operatorio promedio en el grupo F-URS en el estudio actual fue de 56,43 ± 18,6 min en comparación con otras series, que mostraron un tiempo operatorio de 106 min por Weizer et al. (2), 126 min por Molimard B et al. (11) y 74 min por Gajendra et al. (12). En la serie actual, los cálices dirigidos se seleccionaron según el sitio del cálculo dentro del riñón, aunque en el riñón en herradura se seleccionó la punción del cálice superior en todos los pacientes para facilitar el acceso a la pelvis renal y al cáliz inferior y evitar la lesión intestinal. Los cálculos del cálice inferior, que representaban el 30,0 % del sitio total del cálculo en el grupo f-URS, se abordaron mediante la desviación del endoscopio para tomarlos con cestas Dormia de nitinol sin punta y reposicionarlos en un sitio más favorable (cálices superiores o pelvis renal) para la litotricia con láser. (5 pacientes) o para quitarles el polvo in situ (4 pacientes), lo que llevó más tiempo operatorio que los cálculos en los otros sitios, lo que explica la amplia variación en el tiempo operatorio en el grupo f-URS. La estancia hospitalaria media en la presente serie es más corta (1,27 días) que la reportada en los estudios de NLP estándar mencionados anteriormente (3-3,2 días) (6-9) y un estudio mini-perc (2,75 días) ( 10).

La pérdida de sangre intraoperatoria y la consiguiente transfusión de sangre fue el evento adverso más alarmante en nuestra serie de mini-perc. Este grupo informó una caída de hemoglobina significativamente mayor de 0.47 g/dl que en el grupo URS flexible y requirió transfusión de sangre en un paciente (3.3 por ciento). La pérdida de sangre fue comparable a lo informado por estudios similares, debido a la presencia de vasculatura anormal (6, 13, 14). Sin embargo, ninguno de nuestros pacientes en el grupo de mini-perc requirió angioembolización, lo cual se informó en algunos estudios utilizando NLP estándar (15).
En el estudio actual, no se produjeron complicaciones relacionadas con la pleura en ninguno de los grupos.
En consecuencia, Shokeir et al. (15) y Viola et al. (16), no reportaron lesiones pleurales posteriores a la punción del polo superior en pacientes con riñón en herradura. Por otro lado, Mosavi-Bahar et al. comunicaron complicaciones pleurales leves en dos pacientes (8). Gupta et al. (6) y Ozden et al. (17), reportaron una lesión pleural que fue manejada con la inserción de un tubo intercostal en un paciente. Raj et al. informó neumotórax en el 6 por ciento de los pacientes con riñones en herradura sometidos a NLP (18).
La capacidad de deflexión aguda (hasta 270 grados) y la visión clara del ureteroscopio flexible de nueva generación junto con el adelgazamiento progresivo de las fibras láser y la introducción de cestas de cálculos de nitinol han facilitado el manejo de los cálculos ubicados en los cálices inferiores o de difícil acceso, por lo que f-URS tiene la capacidad potencial para superar los desafíos anatómicos y técnicos del tratamiento de cálculos en anomalías renales, lo que conduce a SFR (70 a 88,2 por ciento) en hasta 1,5 sesiones para cálculos < 3="" cm="" (2,="" 11).="" en="" la="" serie="" actual,="" el="" sfr="" después="" de="" 3="" meses="" fue="" del="" 80="" por="" ciento="" después="" de="" una="" sola="" sesión="" de="" f-urs="" y="" 86.6="" por="" ciento="" después="" de="" la="" segunda="" sesión.="" molimard="" et="" al.="" (11)="" informaron="" una="" sfr="" del="" 53="" por="" ciento="" después="" de="" la="" primera="" sesión="" y="" del="" 88,2="" por="" ciento="" después="" de="" la="" segunda.="" gajendra="" et="" al.="" (12)="" informaron="" un="" 72="" %="" de="" sfr="" después="" del="" primer="" procedimiento="" y="" un="" 88="" %="" después="" de="" la="" segunda="" sesión.="" haddad="" et="" al.="" informaron="" una="" tasa="" libre="" de="" cálculos="" del="" 75="" por="" ciento="" para="" cálculos="" con="" un="" diámetro="" promedio="" de="" 12,22="" mm="">
En el estudio actual, informamos la SFR de mini perc y f-URS en pacientes con riñones en herradura; El 80 por ciento (8 pacientes) que se sometieron a miniperc quedaron libres de cálculos después de una sola sesión, mientras que en el grupo f-URS, la SFR fue del 60 por ciento (6 pacientes) después de una sola sesión y del 70 por ciento después de la segunda sesión que es comparable a la SFR en un estudio realizado por Eryildirim et al. (84,2 por ciento con PNL convencional y 82,0 por ciento con f-URS) (20). La SFR más alta en el grupo miniperc se puede atribuir a un mejor drenaje de fragmentos durante el procedimiento. El carácter retrospectivo del estudio nos permitió constatar la preferencia de los cirujanos en estos casos. Estaba clara la preferencia del mini-perc sobre el URS flexible para cálculos grandes.
El SFR en la serie actual podría haber aumentado y la necesidad de mini-perc o SWL de segunda revisión podría haberse reducido si se hubiera utilizado un nefroscopio flexible en combinación con mini-perc. Sin embargo, el resultado de mini-perc en la serie actual es comparable a otros estudios de PNL estándar y mini-perc, teniendo en cuenta que el tamaño más pequeño de mini-perc permite maniobrabilidad y acceso a más cálices que podrían no alcanzarse con PNL estándar .
Al ser un estudio observacional y retrospectivo, reconocemos limitaciones como el desajuste entre los grupos de estudio, el no cegamiento de los cirujanos, el pequeño tamaño de la muestra y la falta de análisis de costos.
En consecuencia, se necesitan estudios aleatorizados prospectivos más grandes para comparar con precisión f-URS y mini-perc en el tratamiento de cálculos en riñones anómalos y reconocer las indicaciones específicas de cada modalidad.

CONCLUSIONES
Mini-perc y f-URS son factibles, con considerable seguridad, en el manejo de cálculos en los riñones anómalos. La elección entre los procedimientos endourológicos disponibles requiere sabiduría en la decisión, buena evaluación y planificación.
REFERENCIAS
1. Yosypiv IV. Anomalías congénitas del riñón y del tracto urinario: ¿un trastorno genético? Int J Nephrol. 2012; 2012:909083.
2. Weizer AZ, Springhart WP, Ekeruo WO, et al. Manejo ureteroscópico de cálculos renales en riñones anómalos. Urología 2005; 65:265-9.
3. Gupta M, Lee MW. Tratamiento de cálculos asociados a anatomía renal compleja o anómala. Urol Clin North Am 2007; 34:431-41.
4. Desai M. Punciones guiadas por ultrasonografía con y sin guía de punción. J Endourol 2009; 23:1641-3.
5. Graham B. Instrumentos genéricos de salud, escala analógica visual y medición de fenómenos clínicos. J Rheumatol 1999; 26:22-3.
6. Gupta NP, Mishra S, Seth A, et al. Nefrolitotomía percutánea en riñones anormales: experiencia de un solo centro. Urología 2009; 73:710-4.
7. Otro PJ, Razvi H, Liatsikos E, et al. Nefrolitotomía percutánea en pacientes con anomalías renales: características de los pacientes y resultados; un análisis de subgrupos de la oficina de investigación clínica del estudio global de nefrolitotomía percutánea de la sociedad endourológica. J Endourol 2011; 25:1627-32.
8. Mosavi-Bahar SH, Amirzargar MA, Rahnavardi M, et al. Nefrolitotomía percutánea en pacientes con malformaciones renales. J Endourol 2007; 21:520-4.
9. Rana AM, Bhojwani JP. Nefrolitotomía percutánea en anomalías renales de fusión, ectopia, rotación, hipoplasia y aberración pielocalicial: uniformidad en la heterogeneidad. J Endourol 2009; 23:609-14.
10. Khadgi S, Shrestha B, Ibrahim H, et al. Nefrolitotomía minipercutánea para cálculos en anomalías renales: un estudio prospectivo. Urolitiasis 2017; 45:407-14.
11. Molimard B, Al-Qahtani S, Lakmichi A, et al. Ureterorrenoscopia flexible con láser de holmio en riñones en herradura. Urología 2010; 76:1334-7.
12. Gajendra A, Singh J, Sabnis R, et al. Papel de la ureterorrenoscopia flexible en el tratamiento de los cálculos renales en anomalías renales: una experiencia de un solo centro. Mundo J Urol 2017; 35:319-24.
13. Di Mauro D, La Rosa VL, Cimino S, Di Grazia E. Resultados clínicos y psicológicos de pacientes sometidos a cirugía intrarrenal retrógrada y nefrolitotomía percutánea miniaturizada para cálculos renales. Un estudio preliminar. Arco Ital Urol Androl. 2020; 91:256-260.
14. Binbay M, Istanbulluoglu O, Sofikerim M, et al. Efecto de la malrotación simple en la nefrolitotomía percutánea: un análisis multicéntrico de pares emparejados. JUrol 2011; 185:1737-41.
15. Shokeir AA El-Nahas AR Shoma AM et al. percutáneo
nefrolitotomía en el tratamiento de cálculos grandes dentro de los riñones en herradura. Urología 2004; 64:426-9.
16. Viola D, Anagnostou T, Thompson TJ, et al. Dieciséis años de experiencia en el manejo de cálculos en riñones en herradura Urol Int 2007; 78:214-8.
17. Ozden E, Bilen CY, Mercimek MN, et al. ¿El riñón en herradura realmente tiene algún impacto negativo en los resultados quirúrgicos de la nefrolitotomía percutánea? Urología 2010; 75:1049-52.
18. Raj GV, Auge BK, Weizer AZ, et al. Manejo percutáneo de cálculos dentro de los riñones en herradura. J Urol 2003; 170:48-51.
19. Haddad R, Freschi G, Figueiredo F, et al. Ureterorrenoscopia flexible en posición o anomalía de fusión: ¿es factible? Rev Assoc MED BRAS 2017; 63:685-8.
20. Eryildirim B, Kucuk EV, Atis G, et al. Seguridad y eficacia de PNL vs RIRS en el manejo de cálculos ubicados en riñones en herradura: una evaluación comparativa crítica. Arco Ital Urol Androl. 2018; 90:149-154.
